Patologie aterosklerózy
Ateroskleróza je nejrozšířenější neinfekční choroba v euroamerické civilizaci a její komplikace jsou nejčastější příčinou smrti. Přes velké úsilí se dosud nepodařilo zjistit její etiologii. Řada faktorů, původně považovaných za etiologické, se ukázalo pouze jako pomocné a byla nazvána rizikové faktory. Jejich znalost je důležitá při snaze o prevenci choroby.
Hlavní rizikové faktory:
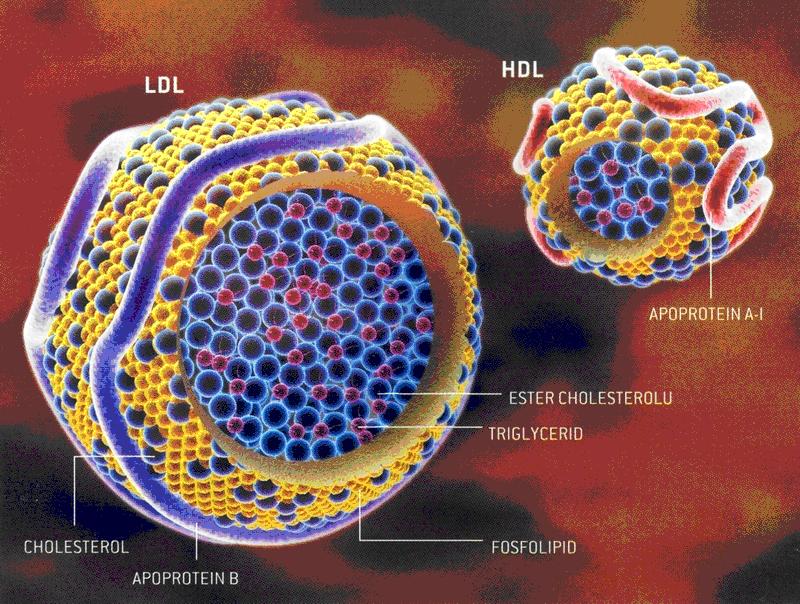
· Vysoká hadina cholesterolu v krvi, zvláště formy vázané na LDL (lipoproteid o nízké hustotě).
· Hypertonická choroba: angiotenzin II nejen vede k hypertenzi, ale podporuje i aterosklerózu
· Kouření cigaret – zvyšuje množství volných radikálů
Vedlejší rizikové faktory:
· diabetes mellitus,
· vyšší věk, ženské pohlaví,
· genetické dispozice, zvláště hyperlipoproteinémie (aterogenní je typ IIa, IIb a III),
· orální kontraceptiva,
· nedostatek tělesného pohybu,
· životní styl,
· zvýšená hladina plasmatického homocysteinu, např. dědičná homocysteinurie (více než 100 m mol/L homocysteinu poškozuje endotelie a ničí NO, který má vazodilatační a antitrombotickou funkci),
· poruchy hemostázy, zvl. zvýšená hladina plasminogenu, zvýšená hladina fibrinogenu, více C-reakt ivního proteinu.
Ateroskleróza byla dříve považována za degenerativní chorobu s kumulací cholesterolu v intimě tepen a s progresivními rysy, jako zmnožením vaziva v místě plátů. Dnes je považována za zvláštní typ zánětu, tedy arteritidy, nejasné etiologie. V jeho průběh u se uplatňují faktory známé při nespecifickém zánětu.
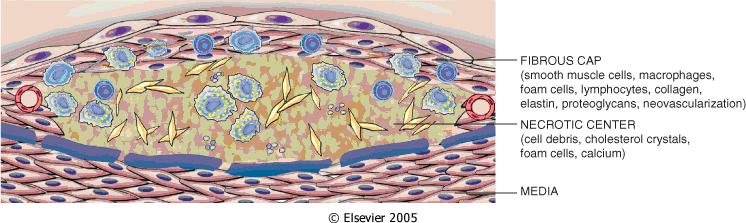
Schéma dobře vytvořeného stabilního ateromového plátu:
Schéma částic LDL a HDL, které se uplatňují v patogeneze aterosklerózy
Základní kroky v patogeneze aterosklerózy:
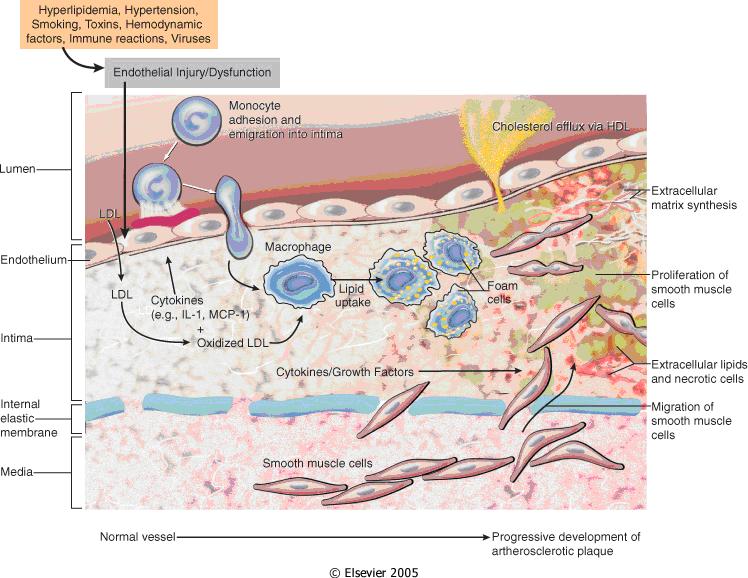
· Poškození endotelu, způsobené neznámým etiologickými faktorem. Podezřívány jsou některé mikroby, zvláště Chlamydia pneumonie, herpetické viry jako cytomegalovirus, homocystein, kouření cigaret aj.
· Poškození endotelu zvýší pronikání LDL do intimy (kam v přiměřené míře vniká normálně), a to zvláště tehdy, jeli vyšší hladina LDL v krevní plasmě.
· Lipidy v hromadících se LDL podléhají oxidaci, proteinová složka LDL též glykosylaci. Oxidaci napomáhá kouření cigaret s hromaděním volných radikálů, obezita, glykosylaci pak hyperglykémie při diabetu. Na změněný LDL reagují buňky cévní stěn, zvláště endotelie, zánětlivou reakcí:
· Na povrchu endotelií obráceném do krevního proudu se vystaví adhezivní molekuly (integriny a selektiny), které způsobí ulpívání monocytů a T lymfocytů a jejich vnikání do infámy
· Pozměněný LDL stimuluje endotelie a buňky hladké svaloviny též k sekreci chemokinů, ty přimějí monocyty k dělení a diferenciaci v aktivní mikrofágy. Na jejich povrchu se aktivují receptory pro oxidovaný LDL – tzv. metařské (scavenger) receptory.
· Fagocytózou LDL vnikají pěnité buňky – lipofágy. Jejich hromaděním vznikají na endotelu tukové proužky (lipoidní skvrny). Množství lipidů v plátu závisí na vyváženosti LDL a lipoproteidu s vysokou hustotou (HDL). Ten pomáhá odstraňovat cholesterol z plátu a dále působí protizánětlivě.
· S makrofágy kooperují T lymfocyty, jejichž cytokiny intenzifikují zánět.
· Mediátory iniciují rozmnožování a migraci buněk hladké svaloviny medie, ty proliferují, pohybují se k povrchu vznikajícího plátu a syntetizují vláknité proteiny, zvl. kolagen I. a III. typu a elastin. Tím vzniká fibrózní kryt plátu.
· Tento fibrózní plát se rozpadem lipofágů a uvolňováním cholesterolu do strómatu intimy mění na plát ateromový. Plát napřed expanduje navenek, teprve později, když zmohutní, stenozuje lumen.
· Buňky hladké svaloviny v jednotlivém sklerotickém plátu jsou monoklonální nebo oligoklonální, čímž přípomínají nádory. Oligoklonální jsou však již velmi malé skvrny existující v normálních, nesklerotických artériích a ty jsou zřejmě místem vzniku jednotlivých sklerotických plátů.
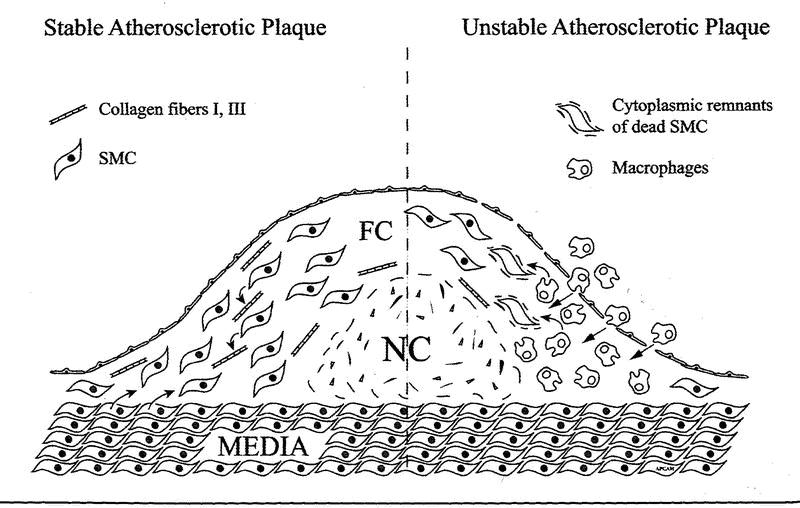
Stabilita aterosklerotického plátu závisí na celistvosti fibrózního krytu plátu. Tu ovlivňuje především pevnost kolagenních vláken, které vytvářejí buňky hladké svaloviny. Krize ve vývoji sklerotického plátu nastane, jestliže něco v klidném plátu vyvolá zánět. Pak nejdéle do dvou dnů mediátory zánětlivého procesu naruší kryt plátu. Plát se stane nestabilním a vznikne krize.
Patogeneze krize:
· Neznámý faktor způsobí vznik zánětu. Podezřelé jsou některé mikroby, např. opět Chlamydia pneumonie. Makrofágy a buňky hladké svaloviny krytu začnou podléhat apoptóze.
· Makrofágy dále pod vlivem zánětlivých mediátorů začnou produkovat enzymy, především kolagenázu. Kolagen krytu se rozpadá a produkce nového se sníží.
· Nebezpečí vzniku ruptury je vyšší při velkém obsahu cholesterolu v plátu, velkém počtu makrofágů a při krvácení do plátu.
· Kryt se roztrhne a rupturou se krev setká s lipidovým jádrem plátu.
· Velké množství srážecích faktorů uvnitř plátu spolu s plasmatickými faktory nastartují vznik trombu. Zanícený plát přitom produkuje látky zabraňující trombolýze. Trombus může zcela uzavřít lumen tepny. Někdy se zánět ztiší a růst trombu zastaví a trombus se může rozpustit nebo organizovat. Organizací trombu se zvětší plát směrem do lumina.
· Pláty tak mohou růst přerušovaně v souladu s příchodem a mizením zánětlivých impulsů a postupným vytvářením a rozpouštěním se trombů.
· Ruptura a následná exulcelace plátů ve velké elastické tepně, např. v aortě většinou neomezí krevní proud, pouze trombus nebo ateromový kaše může embolizovat do periferních tepen. Ve středních a malých muskulárních tepnách může trombóza nad prasklým plátem způsobit vážnou ischémii.
Schematický diagram buněčných interakcí v patogenezi aterosklerózy.
Nový pohled na patogenezi krize vysvětluje, proč mnoho ischemických příhod přichází náhle, v situaci, kdy sklerotické pláty jsou relativně malé, nestenozují lumen tepny a koronarografický nález je negativní. Klíčovým stimulačním faktorem je zánět, jehož etiologie může být rozmanitá. Jeho odstranění nebo snížení jeho pravděpodobnosti snižuje riziko sklerotické krize. Nesteroidní antiflogistika (NSA) zabraňují vzniku zánětlivých mediátorů a snižují nebezpečí ischemické krize. Aspirin tak působí dvojím způsobem: nejen snížením srážlivosti krve, ale /snad/ i zabráněním zánětu. Potlačovat záněty mohou i statiny, používané ke kontrole hladiny lipidů.
Monitorování aktuelního nebezpečí vzniku sklerotické ischemické příhody spočívá nejen v měření hladiny cholesterolu (lipoproteinu), ale i v měření aktuelní intenzity zánětlivého procesu, např. stanovením krevní koncentrace C-reaktivního proteinu.
Starší aterosklerotické pláty mohou podléhat dystrofické kalcifikaci: vápenné soli se ukládají do ateromových hmot a do vaziva plátu. Masivní kalcifikace změní elastické vlastnosti tepny a vytvoří z ní rigidní rouru.
Komplikace aterosklerózy :
- Ischemické změny vzniklé omezením průtoku krve tepnou buď zúžením lumina sklerotickým plátem, trombem vzniklým nad plátem, krvácením do plátu nebo edémem plátu. Nejčastější choroby způsobené skleroticky indukovanou ischemií jsou ischemická choroba srdeční, ischemické příhody mozkové a ischémie tepen dolních končetin.
- Sklerotické tepenné aneurysma může vzniknout kdekoliv, nejčastější je aneurysma v místě bifurkace břišní aorty.
- Pokročilá kalcifikovaná ateroskleróza aorty zvláště hrudní může ztrátou elasticity způsobit tzv. pružníkovou hypertenzi.
Arterioskleróza je širší termín pro ztluštění a ztrátu elasticity arteriální stěny. Kromě aterosklerózy zahrnuje arteriolosklerózu a Mőnckebergovu mediokalcinózu.
Komentáře
Přehled komentářů
Podrobnější informace než v Povýšilovi :) Snad jen chybí zdůraznění lipoindích skvrn a kalcifikací :)

Zajimavé
(Fiskus, 8. 5. 2009 20:46)